Newsletter Sommer 2017
Liebe Leserin, lieber Leser!
Ein schon ziemlich nachsommerlicher Newsletter möchte Ihnen zuerst einmal das Vorprogramm der VMSÖ-Jahrestagung am Freitag, den 17.11.2017 nahebringen, welche diesmal gemeinsam mit dem ÖVS - Österreichischer Verband für Strahlenschutz stattfindet. Der vom ÖVS gestaltete Vormittagsteil widmet sich dem allgemeinen, der vom VMSÖ gestaltete Nachmittagsteil dem medizinischen Strahlenschutz.
Am Ende der Tagung um 17:30 c.t. findet die Jahresvollversammlung des VMSÖ statt. Wesentlicher Tagesordnungspunkt wird die Neuwahl des Vorstandes, dessen Funktionsperiode nach drei Jahren abgelaufen ist. Anmeldeinformationen und Teilnahmegebühren für die Jahrestagung folgen in Kürze. Die Einladung zur Vollversammlung mit der Tagesordnung wird den Mitgliedern in den nächsten Wochen - bis spätestens Mitte Oktober - schriftlich zugesendet. Wir erinnern daran, dass Anträge zur Vollversammlung mindestens eine Woche vor dem Termin, also spätestens bis 10.11.2017, beim Vorstand schriftlich einzureichen sind.
Weitere Nachrichten aus der Welt des Strahlenschutzes:
A) Künstliche Intelligenz im Dienste der patientenspezifischen Organdosisabschätzung
Auf der Jahrestagung der amerikanischen Society for Imaging Informatics in Medicine (SIIM) in Pittsburgh Anfang Juni präsentierte eine Forschungsgruppe des Massachusetts General Hospital eine Arbeit (https://scholar.harvard.edu/synho/publications/machine-learning-powered-automatic-organ-classification-patient-specific-organ) , welche typisch ist für die Entwicklungen des Einsatzes künstlicher Intelligenz in der Medizin. Mittels Bilderkennung mit Hilfe neuronaler Netzwerke gelang die Identifikation von Organen auf CT-Scans mit einer Genauigkeit von nahezu 99%. Auf diese Weise wird eine Organdosisabschätzung bei der CT auf Basis der individiellen Patientenanatomie ermöglicht. Leider wurde nicht angegeben, welches Ausmaß an Anwenderinteraktion bzw. welcher Zeitbedarf für diese Berechnungen benötigt wurde. Es ist aber wohl zu erwarten, dass die Funktionalität der individuellen, anatomiebasierten Echtzeitermittlung von Organdosen in den nächsten paar Jahren z.B. in Form von kommerziell angebotenen Softwarepaketen – ähnlich wie onkologische Auswerteprogramme – angeboten werden. Eine Übersichtsarbeit zu dem hier beschriebenen Prinzip wurde bereits 2014 in „Paediatric Radiology“ publiziert (Samei E, Tian X, Segars P: Determining organ dose: the holy grail. Ped Radiol 2014 (44) Supplement 3, pp 460–467)
B) Wie nehmen Frauen Nutzen und Schaden der Mammographie wahr?
In einem Research Letter publizierte eine amerikanische Autorinnengruppe (http://jamanetwork.com/journals/jamainternalmedicine/article-abstract/2633260) die Ergebnisse einer online-Umfrage an 407 vom Marktforschungsinstitut Gfk ausgewählte Frauen zwischen 40 und 59 Jahren. Es zeigte sich, dass im Schnitt knappe 2/3 der Frauen vier abgefragte positive Effekte der Mammographie (kann Leben retten, führt zu früherer Krebsbehandlung, bietet Beruhigung, kann Krebs finden bevor Symptome auftreten) als sehr wichtig, ein Drittel als wichtig bzw. etwas wichtig und nur 1-2 % als völlig unwichtig bezeichneten. Hingegen wurden fünf abgefragte negative Effekte (Auslösung von Angst und Streß, falsch positive Ergebnisse, erhöhte Gesundheitskosten, Exposition gegenüber niedrigen Dosen von ionisierender Strahlung, Entdeckung von Karzinomen, die nie zu Gesundheitsproblemen geführt hätten) nur von 15 – 24 % der Frauen als „sehr wichtig“, von ca. 2/3 als „wichtig bzw. etwas wichtig“ und wiederum immerhin 12 – 23 % als „überhaupt nicht wichtig“ bezeichnet. Dabei lag der Bekanntheitsgrad der positiven Effekte durchgehend über 90%, während die negativen Effekte nur zu maximal 77% als bekannt bezeichnet wurden. Mit ionisierender Strahlung assoziierten nur 67% der Frauen die Mammographie, die Entdeckung klinisch folgenloser Karzinome war nur etwas mehr als einem Viertel der Frauen bekannt.
Die Bewertung dieser unterschiedlichen Wahrnehmung zugunsten der positiven Effekte der Mammographie ist kontrovers. Die Autorinnen der Studie (bis auf eine Medizinerin überwiegend (der Epidemiologie, dem Gesundheitsmanagement und dem Journalismus zugehörig) deuteten dies als Zeichen eines Ungleichgewichtes mit überenthusiastischer Wahrnehmung und Bewertung der Mammographie durch Gesundheitsanbieter, Medien und Patientinnenvertretungen und empfahlen eine bessere Aufklärung auch gegenüber den negativen Effekten. Der Mammographie-„Papst“ Dr. Daniel Kopans (Massachusetts General Hospital) kritisierte diese Studie laut dem Radiologie-Internetportal auntminnie.com hingegen heftigst. Für ihn ist die positivere Bewertung der Mammographie durch die Betroffenen Ausdruck eines wesentlich rationaleren Zuganges als jener von BedenkenträgerInnen, welche ihre eigenen negativen Einstellungen den Frauen aufoktroyieren wollen.
Wie auch immer man zur Mammographie steht: Die Frage muss schon erlaubt sein, inwieweit die Tatsache, dass knapp ein Drittel der befragten Frauen wusste, dass Mammographie mit ionisierenden Strahlen einhergeht, tatsächlich für einen ausreichenden Wissensstand der Patientinnen spricht...
C) Tipps zur Strahlendosis-Reduktion in “hybriden” OP-Räumen
Als “hybrid” werden hier jene komplexen Eingriffe bezeichnet, bei welchen interventionell-radiologisches und chirurgisches Fachpersonal gemeinsam meist vaskuläre Interventionen wie z.B. die Behandlung von Aortenaneurysmen mit Stent-Implantaten durchführt. Diese Eingriffe gehen meist mit Hilfe längerer Röntgen-Durchleuchtungszeiten einher, zunehmend auch mit 3D-C-Bögen, mit welchen sich der Computertomographie (CT) sehr ähnliche und ebenfalls relative hohe Strahlendosen benötigende Aufnahmen innerhalb kurzer Zeit anfertigen lassen. Auf dem britischen Radiologiekongress 2017 stellte eine Gruppe von RadiologietechnologInnen einen 14-Punkteplan zur Optimierung der Patienten- und Personaldosis bei solchen Eingriffen vor, im Folgenden zwecks Kürze und besserer Lesbarkeit auf 11 Punkte kondensiert:
- Zweimonatliche Berichte über Patienten- und Personaldosis,
- Weiterleitung dieser Berichte an alle Betroffenen, gemeinsam mit Erinnerung an die lokalen Dosis-Referenzwerte sowie Tipps für Dosisreduktion durch Kenntnis der Gerätetechnik,
- Möglichst genaue Erfassung der Personaldosis (durch Tragedisziplin der Dosimeter),
- Reduktion der Bildakquisitionsrate bei DSA-Serien auf 2 Bilder/sec.,
- Ersatz der DSA-Serien soweit möglich durch Aufzeichnung von Videoloops der Durchleuchtung, Reduktion der Bildrate bei der gepulsten Durchleuchtung auf 3-5 Bilder/sec.,
- Null-Toleranzpolitik bei der Verwendung der persönlichen Schutzausrüstung (optimierte Bleischürzen, Schilddrüsenschutz, Strahlenschutzbrillen) sowie Intensivierung der Nutzung von der geräteseitigen und deckenmontierten Schutzvorrichtungen,
- Erfassung, Anwendung und in weiterer Folge Reduktion lokaler Dosisreferenzwerte,
- Verwendung großer Live-Bildschirme zur Darstellung des Durchleuchtungsbildes und somit Verringerung der Notwendigkeit der Bildvergrößerung (des Zoomens) mittels der Röntgenröhre,
- Verwendung kommerziell erhältlicher Systeme zum Monitoring der Personaldosis in Echtzeit,
- Schaffung eines spezialisierten Kernteams an RTs, welches das übrige Personal schult.
- Last not least wollen die AutorInnen den Chirurgen und Radiologen den Durchleuchtungs-Fußtaster überhaupt wegnehmen, damit dies nicht wie bisher auf der Suche nach der optimalen Position unsystematisch mit dem Strahlenfeld herumfahren.
D) Hautschädigung durch interventionell-radiologische Eingriffe: Übersichtsarbeit mit praktischen Empfehlungen
Im August in der gedruckten Version erschienen (Jaschke W, et al.: Radiation-Induced Skin Injuries to Patients: What the Interventional Radiologist Needs to Know. Cardiovasc Intervent Radiol (2017) 40:1131–1140), zeigt diese frei zugängliche Übersichtsarbeit wertvolle Anleitungen für die Praxis, welche kurz zusammengefasst lauten:
- Bei Eingriffen mit potentiell hohen Dosen sollten die Patienten über das Risiko von Hautschäden aufgeklärt werden.
- Im Befund sollte die vom Gerät errechnete Hautdosis und das Dosis-Flächenprodukt angeführt werden. Bei mehreren Eingriffen in derselben Körperregion sollte die Kumulativdosis angeführt werden.
- Bei Überschreitung der für eine Hautschädigung maßgeblichen Dosisschwelle sollte eine Rechtfertigung sowie die Tatsache, dass der Patient über die potentielle Hautreaktion informiert wurde schriftlich aufgezeichnet werden;
- Der/die InterventionalistIn muss sich vergewissern, dass der Patient durch einen entsprechend kundigen Arzt nachkontrolliert wird;
- Eingriffe mit Strahlendosen oberhalb eines kritischen Niveaus sollten im Rahmen einer Komplikationskonferenz unter Zuziehung eines Medizinphysikexperten aufgearbeitet werden und falls notwendig, entsprechende Schritte zur Minimierung solcher Vorkommnisse in der Zukunft getroffen werden. Meist können exzessive Hautdosen durch einfache und klinisch machbare Maßnahmen vermieden werden.
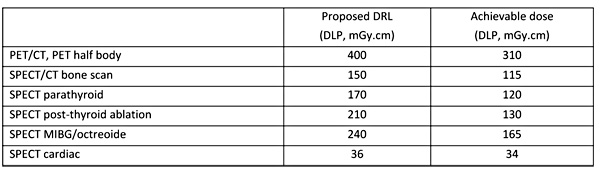
E) Neue britische Dosisreferenzwerte für die hybride Bildgebung
Iball G, et al.: A national survey of computed tomography doses in hybrid PET-CT and SPECT-CT examinations in the UK. Nuclear Medicine Communications: June 2017 - Volume 38 - Issue 6 - p 459–470 (leider nicht frei zugänglich).
Hier ist mit “hybrid” die PET-CT gemeint, und die angegebenen Referenzwerte beziehen sich auf den CT-Teil dieser Untersuchung. Die AutorInnen unterscheiden zwischen den vorgeschlagenen Referenzwerten und noch niedrigeren “erreichbaren Dosen”, welche hier kurz zusammengefasst dargestellt sind:
F) Sind Effektivdosis-Angaben bei der Herz-CZT zu optimistisch? Großangelegte (Phantom-)Studie findet realistischere und deutlich höhere Konversionsfaktoren zwischen Dosis-Längenprodukt und Effektivdosis:
Bei der Herz-CT wird gerne die Effektivdosis durch einen standardisierten Konversionsfaktor von 0,014 mSv//mGy.cm aus dem Dosis-Längenprodukt errechnet und oft auch stolz ob ihres geringen Ausmaßes präsentiert. Dieser Konversionsfaktor wurde ursprünglich an Einzeilen-Spiral-CT-Geräten für die Standard-Thorax-CT errechnet. Eine im August erschienene Arbeit (Trattner S, et al.: Cardiac-Specific Conversion Factors to Estimate Radiation Effective Dose From Dose-Length Product in Computed Tomography. JACC Cardiovasc Imaging. 2017 Aug 16). hat versucht, hier aktuellere und realistischere Werte zu ermitteln. Die Autoren bestimmten mit Hilfe eines anatomischen Phantoms an 12 aktuell weit verbreiteten CT-Gerätemodellen für insgesamt 120 verschiedene Herz-CT-Protokolle Konversionsfaktoren zwischen Dosis-Längenprodukt und Effektivdosis. Sie fanden einen durchschnittlichen Faktor von 0.026 mSv/mGy.cm (Minimum 0.020, Maximum 0.035 mSv/mGy.cm), was doch wesentlich mehr ist als das, worauf sich oftmals bisher verlassen wurde. Dementsprechend empfehlen die Autoren, künftig scannerspezifische Konversionsfaktoren zu verwenden oder zumindest den von ihnen gefundenen Durchschnittsfaktor on 0.026 mSv/mGy.cm.
G) Auflösung unseres Strahlenschutz-Quiz im Frühjahrs-Newsletter:
- DRW gibt es für jeder Altersklasse – grundsätzlich JA, wobei in Österreich keine Differenzierung zwischen Neu- und Frühgeborenen existiert
- Lokale DRWs müssen immer unter den Nationalen DRWs liegen: JA!
- DRW gibt es für Säuglinge unter 3,5 kg in Österreich nicht: Leider RICHTIG!
- DRWs müssen alle 3 Jahre oder bis zur übernächsten §17 Überprüfung neu erstellt werden; NEIN; Die medizinische Strahlenschutzverordnung trifft hier keine Festlegungen. In der Spruchpraxis der Behörden wird eine Neuermittlung lokaler Referenzwerte möglichst alle 5 Jahre empfohlen.
- DRWs müssen nur überprüft werden, wenn das Bedienpersonal an den Röntgengeräten wechselt: NEIEN; siehe Antwort auf vorige Frage.
- DRWs dürfen im Mittel nicht ständig überschritten werden: JA!
H) Auffrischungskurs für „Strahlenschutzbeauftragte und Ermächtigte Ärzte“
Donnerstag, 12. Oktober 2017, 09:00 – 17:00 Uhr.
Veranstaltungsort Wiener Medizinische Akademie, Alser Strasse 4, 1090 Wien.
Details unter www.strakurs.at
Herzlichst, Ihr/Ihre
OA Dr. Gerald Pärtan (Präsident des VMSÖ)
OÄ Dr. Elke Dimou (Chefredakteurin)
RT Martina Dünkelmeyer (Schriftführerin)